心房颤动(简称房颤)是常见的心律失常之一。我国房颤患者患病率为0.77%,男性多于女性,且随着年龄增长房颤的发生率不断增加,80岁以上房颤患病率科达7.5%。心房颤动会造成血液流动缓慢,心房内容易形成血栓,当血栓随血液循环流至脑部时,便会造成脑血管栓塞,即缺血性脑卒中。

房颤是缺血性卒中的常见原因,房颤患者缺血性卒中的风险是非房颤患者的4-5倍 ,且房颤相关脑梗死具有梗死程度重、死亡率高、致死率高、容易复发等特点。因此,抗凝作为房颤患者卒中预防的标准治疗方法,可以降低栓塞的风险,从而降低脑梗死复发的风险。然而,临床中对于房颤患者发生缺血性卒中后重启抗凝的时机及抗凝药物的选择仍不确定。
一问:如何评估房颤患者的卒中风险?
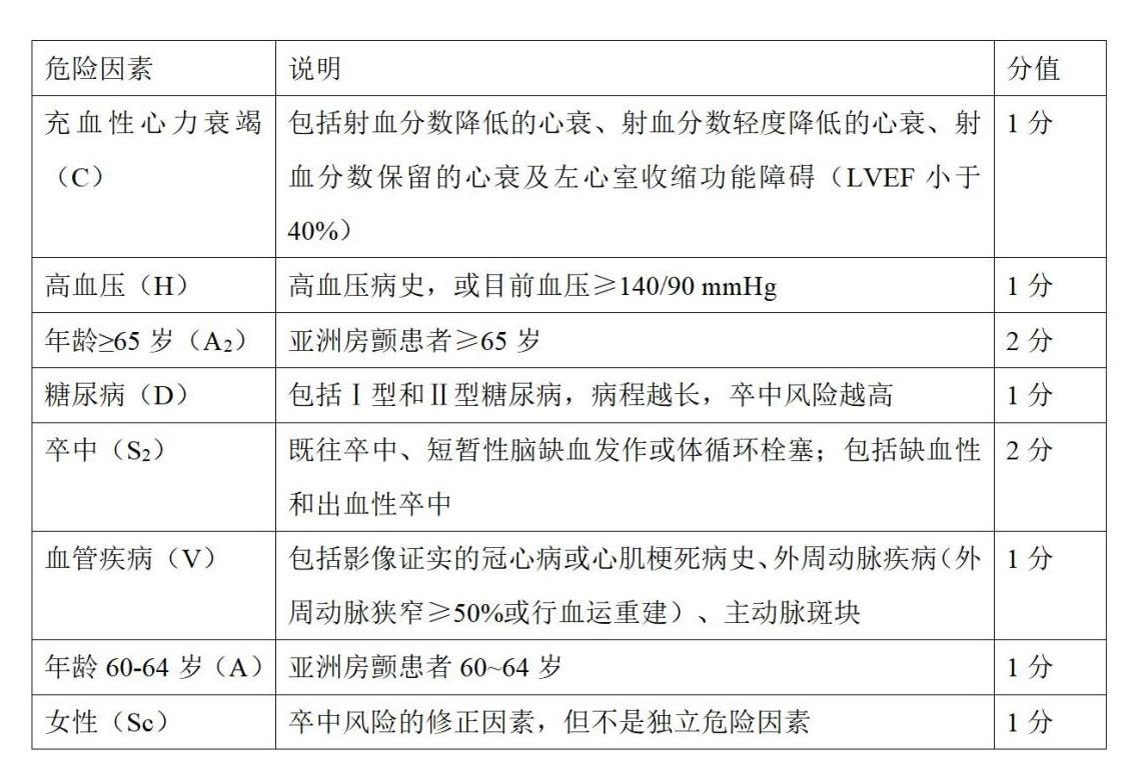
答:房颤是卒中的独立危险因素,CHA2DS2-VASc评分是目前应用最广泛的卒中风险评估工具。但考虑到亚洲房颤患者卒中风险增加的年龄阈值更低,2023年《心房颤动诊断和治疗中国指南》建议使用CHA2DS2-VASc-60评分(表1)。该评分0~1分的男性或0~2分的女性房颤患者应至少每年评估1次血栓栓塞风险;≥2分的男性或≥3分的女性患者应使用口服抗凝药(oral anticoagulants,OAC);评分为1分的男性或2分的女性患者,在结合临床净获益和患者的意愿后应考虑使用OAC;评分为0分的男性或1分的女性患者不应以预防卒中为目的使用OAC。
表1.CHA2DS2-VASc-60评分
二问:如何评估房颤患者出血风险?
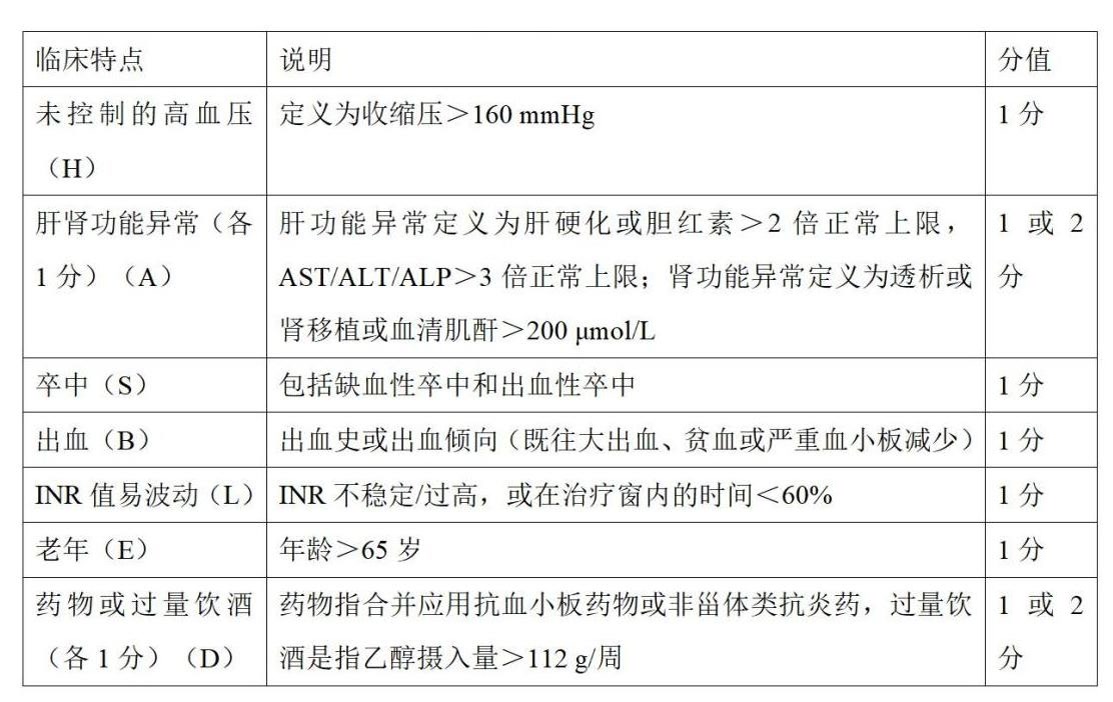
答:急性缺血性卒中合并房颤患者,早期和延迟抗凝治疗,脑出血风险与早期复发风险同等重要。在启动抗凝和治疗过程时,应对潜在的出血风险进行充分评估。HAS‑BLED出血评分(表2)是应用最广泛的出血风险预测模型。HAS‑BLED评分≤2分为低出血风险,评分≥3分时提示高出血风险,应严密观察防止出血事件。出血评分高的患者仍可从抗凝治疗中显著获益,因此高出血风险评分不能作为使用OAC的否定项。
表2. HAS‑BLED出血评分

三问:房颤合并缺血性卒中何时启用抗凝治疗?
答:发生急性缺血性卒中的房颤患者,急性期治疗策略应充分权衡卒中再发与出血转化的风险。观察性研究表明,较大的梗死面积与较高的早期复发风险和出血性转化的风险相关。因此,房颤相关的急性缺血性卒中后抗凝治疗启动时间,仍存在不确定性。
对于发病24 h内的大血管闭塞卒中患者,除外脑出血后,推荐进行机械取栓。对于时间窗内(<4.5 h)且符合溶栓适应证的患者,如服用华法林,INR<1.7时可进行静脉溶栓治疗。对于服用NOAC的患者,如肾功能正常,末次服用NOAC后48 h以上药物已代谢完全,此时行溶栓治疗相对安全,而48 h内溶栓尚无充分证据。
对于抗凝治疗启动时间尚不统一。目前国际上采用较多的为“1-3-6-12”原则,但近期“1-2-3-4”原则也备受关注。但上述原则来源于观察性研究,近年一些随机对照试验对房颤合并缺血性卒中早期抗凝提出了新证据(表3)。目前我国2023年急性缺血性卒中诊治指南认为对于伴房颤的急性缺血性卒中早期使用NOAC抗凝是安全的。2023年我国房颤治疗指南指出,轻中度急性缺血性卒中的房颤患者应考虑早期(≤4 d)启动NOAC抗凝。
表3.房颤合并缺血性卒中的抗凝启动时机方案


四问:房颤合并缺血性卒中患者如何选用抗凝药物?
答:非维生素K拮抗剂口服抗凝药(NOAC)的问世改变了房颤卒中预防格局。这些药物具有半衰期较短、服用简单、不需常规凝血化验监测、不需常规调整剂量、较少食物或药物相互作用等特点。然而,房颤患者仍可能因多种原因发生卒中,如依从性不佳、抗凝药物处方不足、接受华法林治疗的患者抗凝控制不佳、NOAC剂量不当和存在额外风险因素。
2018年中华医学会推荐:在抗凝药物的选择中,如无NOAC的禁忌,可首选 NOAC。
2021版AHA/ASA指南推荐:对于合并非瓣膜性心房颤动的缺血性卒中或 TIA 患者,推荐口服NOAC(包括直接抑制凝血酶的达比加群,以及抑制Ⅹa因子的利伐沙班、阿哌沙班和艾多沙班)优于华法林,减少卒中复发风险;瓣膜房颤特别是中重度二尖瓣狭窄或者是机械瓣的患者建议使用华法林;应在启动后每天检测1次INR,INR稳定后应至少每个月检测1次INR,保持INR稳定在2.0~3.0。
房颤合并颈动脉支架的抗栓治疗:理论上短期可予以氯吡格雷+华法林,但是临床上常用阿司匹林+华法林。长期则应用华法林。
五问:房颤患者缺血性卒中如何进行抗栓治疗?
答:阿司匹林对房颤患者卒中预防的疗效一直备受争议,研究证实阿司匹林在房颤卒中预防中未能显现疗效,并且出血风险不比华法林及NOACs少,尤其是高龄患者,故不主张抗血小板制剂用于房颤卒中预防。
同时,2019 版AHA/ASA指南推荐:对于有缺血性卒中、房颤和冠心病病史的患者,在口服抗凝药物的基础上添加抗血小板治疗来降低缺血性心血管和脑血管事件风险的获益尚不明确。
因此,房颤合并缺血性卒中,无论是 CHADS2 评分还是 CHADS2-VASC 评分至少为 2 分时均需优先抗凝治疗而不一定同时加用抗血小板治疗药物,以免增加出血的风险。

六问:房颤患者抗凝合并颅内出血该如何处理?
答:抗凝过程中出现颅内出血需立即停用抗凝药物,对症支持治疗,并查明出血原因,采取针对性治疗。原发性和外伤性颅内出血在得到可靠控制前均为抗凝治疗禁忌。非创伤性颅内出血房颤患者重启抗凝治疗时可优先选择NOAC。对于高卒中风险的患者,在出血纠正并祛除病因后,应考虑尽早重启抗凝治疗。但重启抗凝的最佳时机尚不明确,但应至少延迟至急性期以后,可能为4周之后,有研究表明颅内出血后7~8周重启抗凝可能获益最大。对于颅内出血复发风险高的患者,如无可纠正的病因,可考虑左心耳封堵。
【温馨提示】
1、对于中国房颤患者建议使用改良的CHA2DS2-VASc-60评分评估卒中风险。
2、HAS‑BLED评分提示高出血风险并非房颤患者使用抗凝药物的禁忌。
3、合并房颤的缺血性卒中患者,若无禁忌应首选NOAC抗凝治疗,一般不推荐抗血小板药。
4、缺血性卒中后重启抗凝应充分权衡卒中再发与出血转化的风险。合并房颤的轻中度缺血性卒中患者,建议交代利弊后早期启动NOAC抗凝治疗。
5、对于高卒中风险的患者,在出血纠正并祛除病因后,应考虑尽早重启抗凝治疗。
来源:应急总医院
供稿:神经内科
作者:杜建丽
审核:周卫东
编辑:莫鹏
监制:彭雪征




